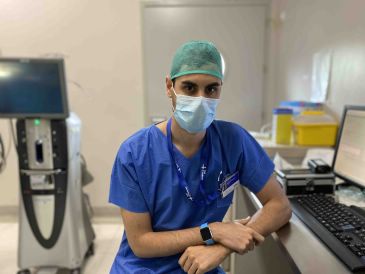

Juan Carlos Segurana Mompel, enfermero en la UCI del Hospital Vall dHebrón de Barcelona: “Lo más desconcertante es que el Covid lo sufren jóvenes y ancianos, enfermos y sanos”
Natural de Valderrobres, ha trabajado dos meses en una de las UCIs más grandes del país ayudando a pacientes infectados por coronavirusJuan Carlos Segurana es enfermero en el servicio de anestesiología del hospital Vall d’Hebrón de Barcelona. Al haber cursado un máster en cuidados críticos de enfermería fue reubicado el pasado mes de marzo, en plena crisis sanitaria, a una de las UCIs más grandes del país, la del hospital Vall d’Hebrón. Con la pandemia controlándose, Juan Carlos acaba de regresar a su puesto como enfermero de anestesia. Nacido en Valderrobres hace 28 años, cree que la crisis sanitaria que hemos vivido “poca gente la vio venir, cuando los antecedentes de lo que había sucedido en Italia indicaban que harían falta muchos esfuerzos personales y materiales para hacer frente a la pandemia”.
-¿Por qué le asignaron a la UCI en el mes de marzo?
-Para hacer frente a la pandemia se crearon y reconvirtieron numerosas unidades en cuidados intensivos. Los números de contagiados no paraban de crecer y la gravedad del virus hizo que la dirección del hospital preparase a los servicios para lo que tenía que venir. La unidad a la que fui asignado es una UCI relativamente nueva, es la central, que ha sido reformada desde hace un par de años. El servicio es muy tecnológico, tenemos ordenadores en cada habitación del paciente para anotar y controlar las constantes, reguladores de luz según el ciclo solar, presión negativa para reducir al mínimo posible la contaminación que pueda haber en las habitaciones.
Yo había cursado un máster en enfermería en cuidados críticos al finalizar la carrera y puntualmente había trabajado en la unidad de quemados y UCI de traumatología antes de adherirme al servicio de anestesia.
-¿De qué se ha encargado usted en la UCI?
-Todos los pacientes ingresados en la UCI a la que fui asignado son pacientes con infección activa de Covid-19 desde las primeras semanas del inicio de la pandemia. Al estar en UCI, son pacientes con una gravedad que requiere que estén monitorizados las 24 horas y, en su mayoría, sedados e intubados para poder optimizar su respiración. En mi turno realizaba los cuidados que requiere el paciente crítico: monitorización, manejo de los respiradores, cuidados de prevención de infecciones, curas, preparación y administración de los fármacos y perfusiones que prescribe el facultativo que lleva al paciente, realización y acompañamiento del paciente a diferentes pruebas, así como los cambios posturales, cuidados de higiene, conjuntamente con el equipo de auxiliares de enfermería, que debo mencionar que son excelentes e imprescindibles.
-¿Cómo ha sido la relación con los pacientes?
-Como los familiares, desde el inicio de la pandemia, no pueden asistir al hospital, nos encargamos de reconfortar a los pacientes, que tienen miedo e incertidumbre de qué les va a suceder. Habilitamos un sistema de videollamada para poner en contacto a aquellos pacientes que están despiertos, con sus familias. Hemos vivido situaciones muy duras, que quizás no nos imaginábamos que fuéramos a ver y hemos trabajado en situaciones de gran tensión, dando lo mejor de nosotros mismos.
-¿Cada enfermera tiene un número de pacientes asignado?
-A cada enfermera se le asigna entre uno y dos pacientes, dependiendo de su gravedad. También depende de cómo reparta el servicio sus turnos. En una de las UCIs, diferente a la que estuve habitualmente, el grupo de enfermeras y auxiliares se partían en dos turnos por lo que el ratio se multiplicaba por dos.
-¿Cómo ha cambiado su trabajo desde que ha pasado por la UCI?
-Mi trabajo no ha cambiado tanto por estar en UCI sino por la situación y los cuidados específicos que requiere el paciente afectado de Covid-19. La gravedad respiratoria y hemodinámica de estos pacientes hace que debas estar constantemente en alerta y preparado para actuar y anticiparte a los problemas que puedan surgir.
-¿Reviste mucha mayor complejidad el manejo de un paciente afectado por coronavirus?
-Muchos de estos pacientes no pueden respirar bien aún estado dormidos e intubados. por lo que requieren que les giremos y pongamos boca abajo para poder mejorar su respiración, esto conlleva una serie de cambios a la hora de cuidarles y añade mayor complejidad a todo su manejo.
-¿Y cómo se trabaja con los Equipos de Protección?
-Los equipos de protección individual son altamente incómodos y dificultan la percepción táctil a la hora de realizar técnicas, la visión… Cada entrada en la habitación del paciente debe ser con el equipo de protección individual, así que se tienen que planificar todas las tareas para minimizar el número de veces que sales de la habitación y debes priorizar las tareas que deban ser realizadas inmediatamente. Esto hace que trabajemos con una gran presión, que vivamos situaciones de gran estrés y complejidad emocional.
-¿Solo ha atendido a pacientes Covid?
- En el momento en que fui reubicado a la UCI todos los pacientes ingresados eran por infección de Covid-19, aún así podían tener otras patologías asociadas.
-¿Cuál es el mayor riesgo en las UCIs en este momento?
-Dada la gravedad del virus, tomamos todas las medidas de las que disponemos para protegernos y seguimos una estricta secuencia a la hora de equiparnos con el EPI y sacarlo. Un fallo en la secuencia podría resultar un contagio para el profesional. Sin duda este sería el mayor riesgo al que hacemos frente.
-¿Hay un paciente tipo en Covid?
-Con el tiempo se harán estudios correspondientes, y podremos decir si había algún tipo de característica común que pudiera identificar a los pacientes afectados de Covid-19. No obstante, lo que he observado durante las semanas que he estado en UCI es que lo padecen tanto personas jóvenes como ancianas, enfermos y sanos. Y eso es lo más desconcertante, hay muchas personas que han estado ingresadas en UCI sin antecedentes importantes, problemas respiratorios previos e incluso jóvenes. Lo que podríamos decir que tienen en común los pacientes con Covid-19 es la gravedad respiratoria e inestabilidad hemodinámica, que hace que requieran unos cuidados muy específicos, desde un punto de vista de enfermería.
-Se habla de que el paciente tipo es una persona mayor y con patologías, ¿no es así?
-Los estudios preliminares mencionan que los pacientes más graves son las personas mayores y con antecedentes asociados. Sin embargo, por lo que he visto en el servicio de críticos no hay una gran relación entre la gravedad y la edad del paciente o los antecedentes que tuviera… Hay pacientes jóvenes, ancianos, con enfermedades graves, leves… Deberemos esperar a futuros estudios con mayor perspectiva.
-¿Cómo ha visto evolucionar la pandemia?
-En Barcelona todo fue caótico y contradictorio desde el inicio. Vimos cómo pasábamos de manifestaciones multitudinarias en el mes de marzo, al cierre de colegios, cancelación de conciertos, eventos, y, finalmente, el confinamiento total. Creo que muchos no entendíamos lo que estaba pasando, vimos cómo pasamos de la famosa frase de “en España no hay coronavirus” a tener miles de casos confirmados diarios en pocos días. De las aglomeraciones en el metro a estar prácticamente solos las primeras semanas de la declaración del estado de alarma. Desde el hospital, al inicio de la pandemia, fueron preparando al personal mediante videos formativos y sesiones, así como protocolos en constante actualización para lo que estaba por venir. Algunos no entendíamos lo que realmente significaba una pandemia, hasta que nos llamaron para incorporarnos en los equipos Covid-19.
-¿Qué medidas de seguridad ha tenido que adoptar?
-La seguridad personal es muy importante, no podemos cuidar a nuestros pacientes si no nos cuidamos de nosotros mismos. Desde el inicio de la pandemia hemos seguido las recomendaciones de la OMS y las indicaciones de nuestro hospital: equipos de protección individual con mascarillas especiales que protegen de la inhalación de aerosoles, batas antigotas y máscaras de protección contra salpicaduras. Por otro lado, seguimos una serie de pasos muy estrictos para ponernos y quitarnos esos equipos, cualquier fallo podría suponer una fuente de contagio. También seguimos una secuencia para priorizar tareas una vez estamos dentro del box del paciente y tratamos de organizar el turno para tener todo previsto durante el tiempo que estamos dentro de la habitación, pues hay que tener en cuenta que no puedes salir de la habitación y quitarte todo el equipo, requiere de unos tiempos.
-¿Ha habido falta de medios en el caso de los profesionales sanitarios?
-El hospital contaba con el material para el día a día, tuvo que pasar un tiempo de adaptación hasta que pudimos disponer de la cantidad de material necesaria para afrontar una crisis sanitaria de este calibre, de tanta magnitud. Así que íbamos adaptándonos a la situación que se planteaba a diario, incluso en ocasiones utilizábamos la creatividad para resolver ciertas carencias de gorros o pantallas protectoras faciales. Hemos sido muy conscientes de lo complicado que era abastecer a todo el personal del material necesario y hemos tratado de gestionar lo que disponíamos como un recurso valiosísimo.
-¿Qué está ocurriendo con los test y su eficacia?
- No dispongo de suficiente información acerca de la eficacia de los test. Creo que en la desescalada es esencial realizar tests masivos a la población para poder orientar y adaptar las fases, así como detectar posibles nuevos repuntes de casos.
-¿Deberían realizarse test masivos a estas alturas, cuando hay tan pocos casos diarios de fallecidos y contagiados?
-Existe el antecedente de algunos países, los que mejor han contenido la pandemia, cuyas medidas aplicadas pasan inicialmente por la realización exhaustiva de test a sus ciudadanos. Conocer cuántas personas están inmunizadas ante el virus nos ayudará a saber como puede ser el futuro de la pandemia. También nos ayudará a detectar posibles rebrotes y cuál es el estado actual de la población, así como si están funcionando correctamente las fases de desescalada.
-¿Cuál ha sido el momento peor en la pandemia?
-Desde la UCI lo vivimos durante todo el mes de abril. Había muchos ingresos diarios, muchos pacientes necesitaban sedación, conexión a un respirador, fármacos que les ayudasen a estar estables e incluso soporte respiratorio avanzado mediante técnicas extracorpóreas. La situación tampoco era la más optima, dado que teníamos que trabajar con los EPIs puestos, que dificultan trabajar con comodidad, las familias no podían ver a los pacientes en persona...Fueron semanas difíciles y trabajamos muy duro, dando lo mejor que podíamos.
-¿En qué momento notaron en la UCI que la pandemia empezaba a controlarse?
-En las UCIs no vivimos “una bajada de número de casos”. Quizás sí disminuían los casos pero los pacientes graves seguían requiriendo estar en Cuidados Intensivos. Además, los pacientes afectos de una neumonía Covid-19 no son pacientes que estén dos días ingresados en UCI y mejoren rápido para irse a otros servicios, como hospitalización. Algunos requieren incluso semanas hasta que mejoran y pueden transferirse a servicios de hospitalización. Por ello, no notamos un significativo descenso en el número de pacientes con Covid-19, aunque sí que es cierto que algunas Unidades de Cuidados Intensivos que habían sido creadas especialmente para hacer frente a la pandemia fueron reconvirtiéndose de nuevo para cubrir sus anteriores funciones a finales de abril.
-¿Cuáles son los riesgos de contagio actualmente?
- La población tiene que ser muy consciente de que la alarma sanitaria no ha acabado. La pandemia tampoco. El coronavirus sigue muy presente y sigue habiendo casos de personas infectadas a diario y personas que fallecen. No podemos relajar las medidas de distanciamiento social, ni pensar que esto ha acabado.Ojalá fuera así, pero creo que tendremos que aprender a convivir con ello y adaptarnos. Pueden aparecer nuevos rebrotes, es altamente probable que lo veamos. Es imprescindible incidir en el uso de mascarillas donde no se pueda mantener una distancia de al menos dos metros con el resto de personas y en el lavado de manos.
-¿Las mascarillas son útiles para prevenir frente al contagio?
-Depende cómo se usen y en qué situaciones. También hay que tener en cuenta que las mascarillas deben estar homologadas y tienen unos tiempos de uso, no pueden usarse días, pues pierden su efectividad. En el trasporte público y lugares donde no puedes garantizar una distancia de seguridad entre personas se convierten en imprescindibles y todo el mundo debería usarlas.
-¿Pero con medidas complementarias?
-Por supuesto, el uso de mascarillas sin un correcto lavado de manos pierde toda efectividad. La gente lo desconoce, pero las máscaras con válvulas tan solo sirven para protegerse a uno mismo y no a los demás, no evitan la dispersión de partículas, por lo que sería preferible que todo el mundo usase mascarillas quirúrgicas a mascarillas de otras graduaciones, pero con válvula. Además, hay ciertas mascarillas que incluso los profesionales sanitarios tan solo utilizamos en determinadas situaciones y deberían reservarse para las mismas.
-¿Considera que el desconfinamiento que se está llevando a cabo es correcto?
-El tiempo y los estudios lo dirán, pero creo que deberíamos ejercer como ciudadanía con una mayor responsabilidad social, limitando el número de veces que salimos, tomando las medidas recomendadas. Hay que ser muy conscientes de que la alarma sanitaria no ha acabado y que tendremos que aprender a convivir con el virus.
-¿Qué probabilidades de repuntes futuros se barajan para los próximos meses?
-Probablemente, si somos responsables, respetamos franjas horarias, entendemos que no estamos obligados a salir, que solo debe hacerse en caso de necesidad y nos protegemos con mascarillas y lavado de manos, así como la imprescindible distancia interpersonal, las fases de desescalada no repercutan en un repunte de los casos de personas infectadas.
-¿Cree que deberían haberse tomado más medidas ?
-Si los ciudadanos no respetamos lo anteriormente mencionado, veremos nuevos casos, nuevos repuntes en los casos diarios de coronavirus y es posible que deban endurecer de nuevo las medidas de confinamiento. Quizás deberíamos haber sido más estrictos, contundentes y claros desde el principio, cuando vimos lo que sucedía en Italia. Tuvimos tiempo para prepararnos mejor para lo que nos venía.


